MOTIVO DE CONSULTA: Dolor ojo.
ANTECEDENTES PERSONALES:
– Sin alergias conocidas.
– No Hábitos tóxicos, no dislipemia.
– DM II desde 2010.
– HTA.
– Demencia frontotemporal variante conductual desde 2007 (lleva 7 años encamada).
– Último ingreso en agosto/2014 por Bloqueo AV 2:1 e ITU, donde se desestima implantación de marcapasos dado la situación basal de la paciente.
Situación basal:
Ayuda para todas las necesidades. Limitación importante para la actividad física habitual con disnea de moderados esfuerzos. Inmovilizada desde 2009. Demencia vascular frontotemporal.
Convive en su domicilio con su marido y un hijo, su hija hace de cuidadora de la paciente. Se alimenta a través de batidos, con dificultad.
Tratamiento crónico: Seroquel 100 0-0-1; Dianben 850 1-0-0; Covals 1-0-0; Prometax 6-0-6.
HISTORIA ACTUAL:
(Anamnesis realizada a su familiar debido a la demencia avanzada de la paciente).
Paciente de 78 años que acude por dolor e inflamación en zona orbitaria derecha de aparición súbita (sus
familiares lo han observado esta mañana al levantarla). Su familiar refiere que desde hace 5-6 días tiene rinorrea verdosa (que han tratado con lavados nasales), no se ha quejado de dolor en otras localizaciones, también aumento del lagrimeo, sin signos purulentos (que asocian a síntomas alérgicos) . Sus familiares no refieren que tenga más tos de lo habitual ni disnea. Los familiares no recuerdan haber visto picaduras de insectos, así como tampoco traumatismo locales. No se conoce si ha tenido sintomatología de sinusitis previamente. No han observado ojo rojo. No se conoce si tiene patología nueva dental por dificultades para abrir la boca. No se puede conocer si la movilización ocular es dolorosa por falta de colaboración de la paciente. No fiebre ni sensación distérmica.
EXPLORACIÓN FÍSICA: TA: 121 / 52 Tª: 36.4 ºC FC: 66 l.p.m. FR: 17 r.p.m. Sat.O2: 98 %. Buen
Estado General. Buena coloración e hidratación mucocutánea. Nivel de consciencia: Normal; Estado de
consciencia: Normal
Paciente no colaboradora. Consciente, aunque adormilada. No habla, no comprensión. Desorientada en
las tres esferas. Eupneica. No vegetatismo. Deshidratación cutánea. No signos de palidez mucocutánea,
no cianosis.
Ausucltación cardíaca: rítmica y regular, sin soplos ni extratonos.
Auscultación pulmonar: anodina, sin ruidos añadidos, con murmullo vesicular conservado.
Exploración neurológica: Dificultad para la apertura ocular y no obedece órdenes, por lo que no podemos comprobar si tiene pupilas normoreactiavs ni isocóricas, así como tampoco si los pares oculares están conservados. No meningismo.
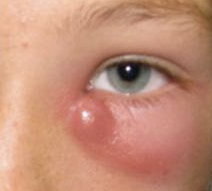
Exploración facial: No lesiones de rascado ni focos de entrada en zona cutánea. Enrojecimiento e inflamación periorbitaria, con aumento de la temperatura. No dolor a palpación de los senos maxilares,frontales ni etmoidales (aunque su familiar refiere que no suele demostrar el dolor por su demencia avanzada).
Exploración ocular: No se puede objetivar pérdida de visión o campimetría por falta de colaboración, aunque reacciona a estímulos luminosos y cuando le acercan la mano. Ojo no rojo. No protusión ocular. Lagrimeo constante no purulento.
Exploración MMII: No se observan edemas ni signos TVP.
RESUMEN DE PRUEBAS COMPLEMENTARIAS:
Exploraciones analítica: Bioquímica con Urea 83, resto noraml. PCR 0,35.
Gasometría venosa con acidosis respiratoria: pH 7,327; PCO2 56, HCO3: 28,2.
Hemograma con serie blanca, plaquetar y roja sin alteraciones.
EVOLUCIÓN Y COMENTARIOS:
Interconsulta con OFTALMOLOGÍA: Paciente con con demencia importante con dependencia total para ABVD. No se comunica. Es traida a urgencias por presentar edema periocular OD desde hace unos días. En urgencias pautan augmentine 2 gr iv y 875mgr cada 8 en su domicilio.
EF: Edema de saco lagrimal derecho y de parpado inferior blando y depresible. Parece doloroso a la palpación. Ojo blanco y tranquilo. JUICIO CLÍNICO: DACRIOCISTITIS AGUDA DERECHA
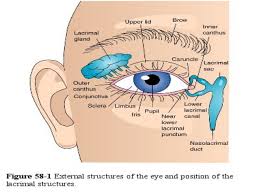
DIAGNÓSTICO PRINCIPAL: Dacriocistitis aguda derecha.
PROCEDIMIENTOS:
Augmentine 2g iv.
TRATAMIENTO
– Augmentine 875mg un comprimido cada 8 horas durante 7 días.
– Observación domiciliaria de las lesiones y control de la temperatura en domicilio.
– Proseguir con lavados nasales con suero fisiológico tres veces al día.
– Si empeoramiento de la sintomatología acudir de nuevo a urgencias.
– Control por su médico de familia.
– Ibuprofeno 600mgr cada 8 horas una semana.
– Omeprazol 20mg cada 24 horas antes de desayunar.
-Colirio tobrex cada 8 horas una semana.
– Masajes con calor seco 3 veces al día durante una semana.