1) Reflejo palmomentoniano
Rascar la región hipotenar de la mano y producir contracción del mentón. Suele estar presente en las lesiones cerebrales frontales y en Parkinson (no periférico, sino de eje central).
2) Reflejo de prensión
1) Reflejo palmomentoniano
Rascar la región hipotenar de la mano y producir contracción del mentón. Suele estar presente en las lesiones cerebrales frontales y en Parkinson (no periférico, sino de eje central).
2) Reflejo de prensión
1) Síndrome de Weber: ANTERIOR
Afecta a la vía piramidal y III pc–> Hemiparesia contralateral y III pc ipsilateral (con pupila dilatada arreactiva).
2) Síndrome de Claude- Benedikt
III pc ipsilateral + Ataxia contralateral(NR) /Movimientos anormales contralaterales (corea, temblor, balismo : NR).
3) Síndrome de Parinaud: DORSAL
Puede existir un nistagmo de retracción a la convergencia.
Suele ser secundario a: TUMORES DE LA PINEAL o HIDROCEFALIA.
MOTIVO DE INGRESO
Varón de 71 años que acude por debilidad autolimitada del MSD.
ANTECEDENTES
– No alergias medicamentosas conocidas.
– HTA. DM tipo 2 de larga evolución. DLP. Exfumador desde hace 10 años. Ex bebedor desde hace 8 años.
– Carcinoma epidermoide de cuello diagnosticado en 2006. Precisó 2 intervenciones y radioterapia. Desde entonces revisiones periódicas, última hace pocos meses con fibrobroncoscopia normal. En principio en remisión completa.
– Bronconeumonía derecha neumocócica grave con componente de contusión pulmonar tras fractura costal por traumatismo accidental (fractura aguda de 9º arco costal derecho y hematoma en musculo obturador interno derecho) en 2011.
Situación basal: mRS1.
Tratamiento actual:
Amlodipino 10 mg: 1-0-0. Eucreas (metformina/ vildagliptina) 850/50 mg: 1-1-1. Zyloric 300 mg: 0-0-1. Alprazolam 0.25 mg: 1-0-1. Pantoprazol 40 mg: 1-0-0. Pravastatina/fenofibrato 40/160 mg: 0-0-1.
HISTORIA ACTUAL
Varón de 71 años que acude el 28 de enero de 2015 por presentar desde la mañana, mientras aparcaba su coche, debilidad brusca del MSD, que le dificultaba levantarlo contra gravedad, de unas 4 horas de evolución. No refiere debilidad de otra extremidad, alteraciones sensitivas, del habla ni del lenguaje. Su esposa nos dice que esto no ha sido esta mañana, que fue ayer por la mañana. Comenta que llegó a casa agobiado, impresionando de mal estado general, que se tiró en el sofá y que no hablaba demasiado bien. Luego mejoró y quedó asintomático. No quiso acudir a Urgencias hasta hoy. Comentan alteración de memoria de evolución insidiosa y progresiva desde hace un tiempo.
EXPLORACIÓN FÍSICA
TAS/TAD: 126/67 mm Hg FC: 92 l.p.m. Tª: 37.2ºC
AC: rítmico a 80 lpm, no soplos.
AP: crepitantes secos en ambas bases.
Abdomen: blando, sin megalias.
Extremidades: sin edemas. Pulsos pedios bilaterales presentes.
Exploración Neurológica:
Consciente. Alerta. Orientado en espacio y lugar, desorientado en tiempo.
Glabelar negativo. Palmo-mentoniano positivo débil bilateral. Lenguaje fluente, sin elementos afásicos. No disartria. Campimetría por confrontación normal. No negligencias. PPCC: Isocoria. Fotorreactividad pupilar normal bilateral. MOEs sin restricciones. V s y m normales. VII normal. Pares bajos normales. BM: Fuerza 5/5 en las 4 extremidades. ROT ++/++++ simétricos. RCP flexor izquierdo, derecho con extensión basal que parece flexionar al final de la maniobra. Sensibilidad tacto-algésica normal. Coordinación normal
Analitica :
Bioquímica: Glucosa: 162 mg/dl , Urea: 29 mg/dl , Creatinina: 1.12 mg/dl , Ck: 140.0 U/L , Sodio: 129
mEq/L , Potasio: 3.6 mEq/L , PCR: 14.75 mg/dl . Hemograma: Hb: 15.3 g/dL , Hto: 43.1 % , VCM: 91.5 fL ,
Plaquetas: 246000 10/uL , Leucocitos: 14740 10/uL , INR: 1.21.
ECG : RS a 95 lpm. PR 0.14. QRS estrecho con eje a -15º. Aplanamiento de T en todas las precordiales. No desnivel del segmento ST.
RX DE TÓRAX : Placa rotada. No cardiomegalia. Aumento hiliar derecho (¿por rotación?).
TC CRANEAL: No evidencia de lesiones hemorrágicas parenquimatosas ni extraaxiales. No se observan efectos de masa ni desplazamientos de línea media. Sistema ventricular de tamaño y morfología normal. Lesiones hipodensas focales parcheadas, algunas confluyentes en sustancia blanca periventricular y más evidente subcortical en relación con leucoencefalopatía vascular crónica/hipoperfusión. Cavum Vergae como variante de la normalidad. Conclusión: TC de cráneo sin evidencia de patología aguda intracraneal.
RESUMEN DE PRUEBAS COMPLEMENTARIAS EN PLANTA DE NEUROLOGÍA:
Analitica:
Bioquímica: Glucosa: 153 mg/dl ,TG 139 mg/dl, Colesterol 154 mg/dl. Urea: 24 mg/dl , Creatinina: 1.05 mg/dl , Sodio: 139 mEq/L , Potasio: 3.4 mEq/L , PCR: 8.86 mg/dl .VSG 58 mm/h.Enzimas hepáticas dentro de la normalidad. Ferritina, folato y Vit B12: normales.
Hemograma: Hb: 14.7 g/dL , Hto: 43.4 % , VCM: 95.6 fL ,Plaquetas: 272000/uL , Leucocitos: 12600/uL. Neutrófilos 8650/uL, Monocitos 1770 /uL. 14.7%L, 14%M. Hormonas tiroideas: normales. FG: normal. Proteinograma: Albúmina 51.8 %, Alfa-1: 6.3%, Alfa-2: 15.6%. Beta-2: 7.5%.
Radiología:
Doppler carotideo:
– SISTEMA CAROTÍDEO:
– Aumento del grosor íntima-media (GIM) a nivel de ambos ejes carotídeos, con 1,3 mm en el lado izquierdo y 1,5 mm en el derecho.
– Abundantes placas ateromatosas calcificadas a nivel de ambas carótidas comunes y bifurcaciones carotídeas, sin suponer ninguna de ellas una estenosis significativa.
– Se aprecia placa ateromatosa a nivel del origen de la ACI izquierda que alcanza velocidades pico-sistólicas de hasta 400 cm/seg en la región de mayor estenosis visible, impresionando de estenosis suboclusiva (99%). Se realiza doppler de A. Oftálmica izquierda donde se aprecia flujo ortodrómico (no invertido) de la misma.
– A nivel del origen de la ACI derecha no se aprecian placas ateromatosas que supongan una estenosis significativa, objetivándose velocidades pico-sistólicas dentro de la normalidad. No obstante la ventana es de peor calidad, probablemente debido a las intervenciones quirúrgicas previas, lo cual no puede descartar con seguridad la presencia de dichas alteraciones
ARTERIOGRAFIA CEREBRAL COMPLETA:
– Moderada ateromatosis con placas calcificadas e irregulares en ambos bulbos carotídeos, con estenosis
de aproximadamente 50% NASCET en ACID y del 75% NASCET en ACII.
– Moderada ateromatosis en ambos sifones carotídeos, sin estenosis significativa.
– Infundíbulo en el origen de AComP derecha.
Comentario:
Estenosis del 75% NASCET en ACII sintomática, subsidiria de tratamiento de revascularización.
RESONANCIA CEREBRAL SIN CONRASTE:
Se aprecian lesiones de pequeño tamaño, hiperintensas en T2 y DWI con caída la señal en ADC en sustancia blanca frontal del centro semioval izquierdo, compatibles con ictus fragmentado de ramas medulares de la ACM izquierda. Existe asimismo, pequeñas lesiones hiperintensas en T2 y DWI sin caída de la señal en ADC de localización más cortical precentral y en girus frontal medio izquierdo, atribuibles a ictus sub agudo/crónico de ramas corticales de ACM izquierda.
Escasas lesiones de pequeño tamaño en sustancia blanca, hiperintensas en T2 en sustancia blanca subcortical por hipoxia crónica / hipoperfusión (Fazekas I).
Infarto lacunar crónico capsulolenticular izquierdo.
Las cisternas de la base, los surcos de la convexidad y el sistema ventricular son de tamaño y apariencia normal para la edad del paciente. Quiste interventricular del septum pelucidum, como variante la normalidad. Elongación de arterias principales intracraneales. La unión craneocervical normal.
Conclusión:
Ictus agudo fragmentado del centro oval izquierdo de probable origen embólico arterioarterial. Pequeño infarto fragmentado cortical frontal izquierdo. Escasas lesiones de pequeño tamaño en sustancia blanca por hipoxia crónica / hipoperfusión.
Infarto lacunar crónico capsulolenticular izquierdo.
ANGIOPLASTIA (ATP) EXTRACRANEAL CON PRÓTESIS
Diagnóstico: Ver arteriografía previa
Intervención: Se posiciona introductor largo en carótida común izquierda y se procede al despliegue del filtro de protección. Se realiza preATP, despliegue del stent sobre la estenosis y postATP. Tras control angiográfico se retira el sistema de protección. Los controles angiográficos finales muestran recuperación del calibre vascular, con buen flujo cerebral distal.
Paciente varón de 71 años ingresado por ictus isquémico agudo fragmentado en territorio carotídeo izquierdo y estenosis del 75% en ACII. El día 04/02/15 se le realiza Angioplastia en ACII, no ha tenido complicaciones durante el procedimiento. Cuando llega a la unidad tiene buen estado general, refiere dolor en la zona de la vía, sin signos de inflamación, lleva la compresión en la femoral con buen aspecto. TA 110/59, FC 83, Afebril. En la exploración neurológica sin focalidad. Mantenemos el paciente en la Unidad 24h. Vigilamos la TA, nivel de consciencia y focalidad neurológica. Seguimos el protocolo postangioplastia. En planta, se normalizan los niveles de sodio. El paciente durante su ingreso en Planta se encuentra hemodinámicamente estable, con buenas tensiones y afebril. Tras permanecer en observación y permanecer estable, se decide el alta.
DIAGNÓSTICO PRINCIPAL
– ICTUS AGUDO FRAGMENTADO DEL CENTRO OVAL IZQUIERDO DE PROBABLE ORIGEN EMBÓLICO ARTERIO-ARTERIAL.
– ENFERMEDAD CAROTIDEA CON ESTENOSIS SEVERA BILATERAL
OTROS DIAGNÓSTICOS
– HTA
– DM2
– DLP
TRATAMIENTO
Dieta para diabéticos, hiposódica pobre en grasas.
Adiro 100: 0-1-0 una cápsula tras la comida de mediodía.
Plavix 1 comp cada 24 horas y suspender dentro de un mes
Pantoprazol 40 mgr 1 cada 24 horas
Eucreas tal y como lo tomaba
Zyloric 300 mgr por la noche
Alprazolam 0,25 1 cada 12 horas
Amlodipino 1 comp por la mañana
Atorvastatina 80 mgr 1 a 24 horas
Control estricto de FRCV por médico de Atención Primaria.
MOTIVO DE CONSULTA: Mujer de 77 años que acude sin activación de Código Ictus por alteración del lenguaje y debilidad de extremidades derechas.
ANTECEDENTES PERSONALES:
– No alergias medicamentosas conocidas.
– HTA. DM-2 con ADOs e insulinizada, metadiabetes. DLP. No tóxicos.
– FA paroxística no anticoagulada.
– Cardiopatía isquémica.
Situación basal: mRS 1
Tratamiento actual: amlodipino 10mg, captorpil 25 mg a demanda, procoralan 7.5mg, serc 16mg, janumet 50/1000 mg, anagastra, crestor 10mg, adiro 100mg, dosazosina 8mg, isodiur 10mg, levemir, lorazepam, openvas plus 40/12.5, zaldiar.
ENFERMEDAD ACTUAL: Esta mañana, a las 11h, estando en la panadería, sufre cuadro brusco de debilidad en extremidades derechas, desviación de la comisura bucal y dificultad para hablar. Avisan a médico de urgencias que objetiva una TA 150/80. Su familia la trae a este hospital por sus propios medios. Se activa CI desde urgencias.
EXPLORACIÓN FISICA:
TAS/TAD: 165/95 mm Hg FC: 66 l.p.m. Tª: 36.5 ºC
AC: Rítmico, no soplos.
AP: hipoventilación generalizada.
EXPLORACIÓN NEUROLÓGICA: alerta, tendencia cefálica a la izda, emisión de palabras aisladas en respuesta a órdenes, no obedece órdenes simples,reflejo de amenaza derecho ausente, isocoria normorreactiva, mirada desviada a la izda que cruza línea media completando, paresia facial supranuclear derecha, pares bajos normales, hemiparesia derecha fláccida 3/5, RM +/++++, RCP extensor derecho, sensibilidad tactoalgésica no valorable. NIHSS 19.
EXPLORACIONES COMPLEMENTARIAS URGENCIAS:
ANALÍTICA: sin hallazgos.
ECG: RS 66 lpm. T – de V4 a V6
TC CRANEAL: Código ictus. Protocolo de código ictus.
TC simple de cráneo: Se aprecia sutil hipodensidad corticosubcortical, de predominio frontal y más evidente temporal izquierdas, que produce leve efecto de masa sobre parénquima cerebral adyacente. Hallazgos en relación con infarto isquémico hiperagudo en territorio de predominio superficial de la ACM izquierda. Área hipodensa de encefalomalacia de predominio temporal izquierda, en relación con probable infarto crónico en territorio de la ACMI. Sistema ventricular de tamaño y morfología normal. Ampliación de los surcos de la convexidad por atrofia corticosubcortical acorde con su edad. Línea media centrada.
Angio TC: Defecto completo de repleción de contraste, que produce un stop en la M1 (antes de la cisura
de Silvio), de la ACM izquierda, se aprecia asimetría con disminución de la perfusión distal en el
hemisferio cerebral izquierdo, de predominio fronto-temporal. Hallazgos en relación con infarto
isquémico agudo en la M1 de la ACM izquierda. Ateromatosis calcificada en el arco aórtico, ambos orígenes de las arterias subclavias y menos evidente en ambos sifones carotídeos. Todo ello no produce una estenosis significativa.
Arteria vertebral derecha hipoplásica. ACP izquierda de origen fetal como variante de la normalidad, se aprecia la AcomP homolateral de mayor calibre.
TC perfusión: No se realiza por petición del neurólogo de guardia.
Conclusión:
Infarto isquémico hiperagudo en la M1 de la ACM izquierda.
Infarto crónico de predominio temporal en territorio de la ACMI.
ACP izquierda de origen fetal como variante de la normalidad.
RESUMEN DE EVOLUCIÓN:
– Hora de inicio de los síntomas: 11:00h.
– Hora de llegada al hospital: 12:15
– Hora del TC craneal: 12:45h
– Hora de inicio de fibrinolisis:13:00h
Se inicia tratamiento con rTPA (8 mg en bolo y 68 mg en perfusión) con monitorizacion con DTC en ventana transtemporal, se visualiza espectro Doppler TIBI I a 45- 50 mm, a los 50 minutos del inicio mejoría con patrón TIBI IV en el mismo trayecto, coincidiendo con mejoría sintomática de predominio motor y sensitivo. Al finalizar el tratamiento empeoramiento de espectro Doppler con patrón TIBI II sugestivo de reoclusión arterial, por lo que decidimos realizar protocolo de CI para TIAM.
Al finalizar fibrinólisis la exploración neurológica es: alerta, consciente, lenguaje espontáneo ausente, responde a órdenes con monosílabos, no obedece órdenes, reflejo de amenaza derecho abolido, mirada conjugada desviada a la izda que cruza línea media completando, paresia facial supranuclear leve, hemiparesia derecha fláccida 4/5, RCP extensor derecho, rpta simétrica al dolor. No negligencias. NIHSS 15.
JUICIO CLÍNICO AL INGRESO:
– ICTUS ISQUÉMICO AGUDO DE TERRITORIO DE ACM IZDA POR OCLUSIÓN DE M1 DISTAL DE PERFIL CARDIOEMBÓLICO.
– TRATAMIENTO CON RTPA IV.
– TIAM DE RESCATE.
MOTIVO DE CONSULTA: Varón de 49 años con adormecimiento en hemicuerpo derecho.
ANTECEDENTES PERSONALES:
– No alergias medicamentosas conocidas.
– No HTA ni DM conocidas. Hipercolesterolemia en tratamiento. Fumador de 2 paquetes/día. Enolismo importante (bebedor de 3 L de cerveza y 1 belmonte al día).
– Criterios clínicos de SAOS.
– Cirugías: Herniorrafia inguinal bilateral. Fístula anal. Absceso perianal.
Situación basal: Vive con su madre y una hermana. Activo e independiente para las ABVD.
Tratamiento actual: Omeprazol 20mg, Antaxone 50 mg, Rosuvastatina 10 mg.
ENFERMEDAD ACTUAL: Hace cuatro días refiere de forma brusca hipoestesia en hemicuerpo derecho con sensación de hormigueo, que se han fluctuado hasta hoy con momentos en los que se encuentra casi asintomático. Acude porque al acostarse ha presentado mareo con giro de objetos y se ha caído de la cama, autolimitado.
EXPLORACIÓN FISICA: TAS/TAD: 128/83 mm Hg FC: 91 l.p.m. Tª: 36.4 ºC
AC: rítmica, sin soplos ni extratonos. AP: MVC, mínimos crepitantes en base izquierda.
EXPLORACIÓN NEUROLÓGICA: alerta, consciente, orientado en tiempo, espacio y persona, lenguaje fluente sin elementos afásicos, nomina y repite, obedece órdenes axiales y apendiculares de hasta tres secuencias, no negligencia auditiva, táctil ni visual. Isocoria normoprreactiva, MOEs sin restricciones, hipoestesia tactoalgésica facial izquierda, V motor normal, VII normal, pares bajos normales, fuerza 5/5 en las cuatro extremidades, RM +/++++, RCPF, hipoestesia tactoalgésica braquiocrural derecha. No alteración de la sensibilidad propioceptiva ni vibratoria, coordinación normal, marcha normal.
EXPLORACIONES COMPLEMENTARIAS URGENCIAS:
Analítica: sin alteraciones significativas.
ECG: RS 100 lpm.
TC craneal: Normal.
EXPLORACIONES COMPLEMENTARIAS:
Dupplex de TSAo: Aumento del grosor intima media 1.2 mm, con placa de ateroma en el origen de la ACID sin causar estenosis significativa.
JUICIO CLÍNICO AL INGRESO:
– SD SENSITIVO ALTERNO (FACIAL IZDO/BRAQUIOCRURAL DERECHO) FLUCTUANTE.
– PROBABLE ICTUS ISQUÉMICO AGUDO BULBAR LATERAL IZQUIERDO.
*** NO cumple criterios de Síndrome de Wallenberg: no disartria, no disfagia, no diplopia, no Síndrome de Horner ipsilateral ni ataxia cerebelosa ipsilateral.
MOTIVO DE CONSULTA: Paciente varón de 58 años que consulta por debilidad de extremidades izquierdas.
ANTECEDENTES PERSONALES: No AMC. HTA. DM-2 en tratamiento con ADO. DLP mixta.
Hiperuricemia. Ictus isquémico en diciembre de 2005 de perfil lacunar (cápsula interna derecha) que cursó con síndrome sensitivo-motor izquierdo, sin secuelas. En dicho contexto, estudio de trombofilia. No disponemos de informes a este respecto. En hoja adjunta de control de sintrom, aparece como diagnóstico causal «ictus isquémico cerebral embolígeno – heterocigosis factor de protrombina».
Situación basal: Independiente.
Tratamiento actual: Sintromb según hematología. Co Diovan forte 160 1-0-0, emconcor 2,5 0- 1-0, alopurinol 100mg 1-0-0, eucreas 50mg 1-0-1, zarator 20mg 0-0-1, omeprazol 20mg 0-0-1, prandin 1mg 0-1-0, secalip supra 160 mg 0-0-1.
ENFERMEDAD ACTUAL: Paciente con múltiples factores de riesgo vascular y trombofilia (al parecer heterocigosis protrombina) presenta desde ayer por la noche (sobre las 23:00) episodio brusco de debilidad de hemicuerpo izquierdo asociado a parestesias en mano izquierda. Refiere que al ponerse de pie, se caía por debilidad de MII. Consulta esta mañana por persistencia de los síntomas. No cefalea, náuseas, vómitos ni otra sintomatología, no visión doble.
EXPLORACIÓN FISICA:
TAS/TAD: 230/100 mm Hg FC: 75 l.p.m. Tª: 36.0 ºC
AC: Rítmico, sin soplos
AP: MVC
EXPLORACIÓN NEUROLÓGICA: Consciente. Orientado. Lenguaje fluente, sin elementos afásicos ni disártricos. Campimetría por confrontación normal. PICNR. MOEs sin restricciones. Fondo de ojo sin hallazgos de HTIC. Mínima asimetría facial izquierda. Fuerza: 4/5 hemicuerpo izquierdo, 5/5 resto. ROT ++ bicipitales, + patelares y aquíleos. RCP indiferente izquierdo, flexor derecho. Hipoestesia tactoalgésica faciobraquiocrural izquierda. Pseudodismetría en maniobra D-N izquierda. Marcha: Dificultad para la marcha por claudicación MII, con lateropulsión hacia ese lado, que describe como «fallo de la pierna».
EXPLORACIONES COMPLEMENTARIAS URGENCIAS:
ANALÍTICA: Glucosa 191, urea 39, creatinina 1,13. Sodio 134. Hemograma y resto de BQ normal. Coagulación: AP 59, PTTA 1,34. INR 1,40.
ECG: RS a 75 lpm. Q y T negativa en III. No alteraciones de la repolarización.
RX DE TÓRAX: Botón aórtico prominente. Cardiomegalia leve.
TC CRANEAL: Se observa área hipodensa cápsulo-lenticular derecha en relación con infarto lacunar crónico. Áreas hipodensas periventriculares y subcorticales por isquemia crónica/hipoperfusión. No se observan otras alteraciones de la densidad en parénquima cerebral ni cerebeloso. No evidencia de efectos de masa ni lesiones hemorrágicas. Este Sistema ventricular de tamaño y morfología normal. Cisternas de la base, cisuras y surcos de la convexidad sin alteraciones.
Juicio diagnóstico: sin evidencia de patología aguda intracraneal. Infarto lacunar crónico cápsulo-lenticular derecho.
RESUMEN DE EVOLUCIÓN: El paciente presenta un cuadro clínico de instauración brusca de debilidad en hemicuerpo izquierdo y alteración de la sensibilidad tactoalgésica en dicho hemicuerpo, compatible con ictus de perfil lacunar en territorio de ACMD similar al que tuvo hace 10 años. Además, está diagnosticado de trombofilia por heterocigosis del gen de la protrombina, por lo que está anticoagulado. En 2005 se realizó ETE (ictus en joven) y fue normal (no comunicación derecha-izquierda). El paciente presenta múltiples FRV. Se decide iniciar antiagregación y mantener clexane profiláctico.
JUICIO CLÍNICO AL INGRESO:
ICTUS ISQUÉMICO DE PERFIL LACUNAR DERECHO. SÍNDROME SENSITIVO-MOTOR IZQUIERDO.
MOTIVO DE CONSULTA: Varón de 66 años que es traido a Urgencias como Código Ictus por debilidad en extremidades izquierdas.
ANTECEDENTES PERSONALES:
– No alergias medicamentosas conocidas.HTA en tratamiento. No DM. No DLP.
– No enfermedad cardiopulmonar, péptica ni renal conocida.
– Discopatía lumbar degenerativa con protrusiones discales.
– IQX: varices
Situación basal: independiente para ABVD.
Tratamiento actual: Captopril 25 mg 1 cada 24 horas.
ENFERMEDAD ACTUAL: Según refiere el paciente, esta noche a las 21:00h su hija refiere que ha salido del baño y le han objetivado desviación de la comisura bucal a la derecha y debilidad de MSI, por lo que lo han llevado a SUAP. Allí se añade debilidad de MII y TA 219/122, contactando con NRL de guardia de nuestro hospital a las 21:15h. Se activa Código Ictus extrahospitalario. El paciente llega a nuestro hospital a las 22:06.
EXPLORACIÓN FISICA: TAS/TAD: 168/103 mm Hg FC:60 lpm
ACP: ritmico, no objetivo soplos. MVC
EXPLORACIÓN NEUROLÓGICA: Consciente, orientado en las 3 esferas. Lenguaje fluente , nomina, repite, comprende y obedece órdenes. Disartria. Hemianopsia homónima izquierda. MOEs sin limitaciones, V m y s normal. Paresia facial supranuclear izquierda. Hemiparesia izqueirda 0/5 MSI, 3/5 en MII. ROT presentes y simétricos, RCP flexor bilateral. Hipoestesia tactoalgésica en extremidades izquierdas. NIHSS: 00002/10402/01010:11
EXPLORACIONES COMPLEMENTARIAS URGENCIAS:
Analítica: Bioquímica: Glucosa: 115 mg/dl , Urea: 32 mg/dl , Creatinina: 0.89 mg/dl , Ck: 141.0 U/L , Sodio: 140 mEq/L , Potasio: 4.2 mEq/L , PCR: . Hemograma: Hb: 14.1 g/dL , Hto: 42.5 % , VCM: 93.8 fL , Plaquetas: 161 10/uL, Leucocitos: 531 10/uL , INR: 0.9.
ECG: Ritmo sinusal a 72 lpm. PR normal. No alteraciones de la repolarización.
RX DE TÓRAX: mala calidad. Imposible visualizar correctamente pulmón derecho. No se objetivan infiltrados ni condensaciones.
TC CRANEAL: Hematoma de ganglios basales derechos con efecto masa sobre ventriculo lateral derecho. Pendiente de informe definitivo.
RESUMEN DE EVOLUCIÓN: Tras objetivarse hemorragia en ganglios basales se desactiva Código Ictus. Ingresa en Unidad de Ictus para control clínico.
JUICIO CLÍNICO AL INGRESO:
HEMATOMA DE GANGLIOS BASALES DERECHOS DE ORIGEN HIPERTENSIVO.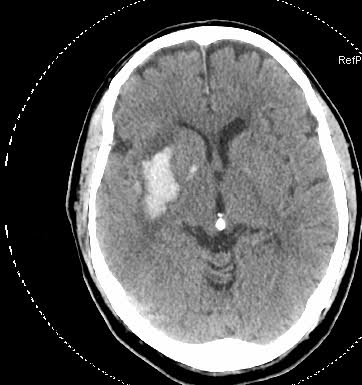
MOTIVO DE INGRESO: mujer de 68 años que ingresa, desde Urgencias, por alteración del lenguaje.
ANTECEDENTES:
-No AMC
-HTA > 20 años
-DM tipo 2 en tto con ADOs
-DLP > 3 años.
-Hipeuricemia sin episodios de gota
-Fibrilación auricular diagnosticada en 2010. Inician tto con betabloqueante y anticoagulación.
-Ingreso en Medicina Interna en 03/2010 por neumonía basal derecha y FA con RVR.
-Estudio de disnea severa por parte de Cardiología en 01/2011, con hallazgos en ecocardiograma de insuficiencia mitral grado III/IV. Como parte de estudio para plantear tto quirúrgico se realiza test de isquemia positivo para isquemia en región posteroapical. Se realiza cateterismo cardíaco donde se observa lesión moderada DA media.
-Prótesis valvular mecánica (SJM Nº 27) a nivel mitral, marzo 2013.
-Insuficiencia cardíaca leve diagnosticada en 05/2013 en relación con aparición de flutter. Último ingreso el 13/01/15 con alta el 22/01/2015 por disnea con diagnóstico de neumonía bilateral bacteriémica (E. coli)e insuficiencia cardiaca descompensada.
Situación basal: Ortopnea de 2 almohadas. mRS 1.
Tratamiento actual: Lansoprazol 30 mg 1-0-0,Ramipril 2.5 mg 1-0-0, Bisoprolol 5 mg 1-0-1/2, Repaglinida 1 mg 1-1-1, Trajenta 5 mg 0-1-0,Pravafenix 40/160 0-0-1, Alpopurinol 300 mg 1- 0-0, Seguril 40 mg 1-0-0, Cefditoren 400 mg 1c/12h (durante 5 días desde el alta), Urbason en pauta descendente, en este momento con 16 mg 1c/24h(16 mg 1c/24h durante 3 días; luego ½ comp. diario durante 5 días; luego ½ comp. a días alternos durante 10 días y luego suspender). Clexane 60 mg/12 horas y sintrom según pauta.
ENFERMEDAD ACTUAL: La familia refiere que antes de irse de alta el día 22/01 al mediodía comienza con alteración del lenguaje consistente en decir palabras ininteligibles y repetitivas. La familia cree que es por la medicación y se va casa donde continua con la alteración del lenguaje, sin desviación de la comisura bucal ni debilidad acompañantes. Esta mañana mientras desayunaba además añade torpeza en EEDD sobretodo en MSD. La familia refiere mal control de Sintrom en las últimas semanas (algunas veces >5). Al ser dada de alta se le pautó clexane 60 mg/12 h más sintrom hasta entrar en rango de INR.
EXPLORACION FISICA: Alerta, con disfasia mixta de carácter moderado-severo, emite algunas palabras y obedece alguna orden sencilla. Buen aspecto general, TA 109/59, Tª 37.0º C, FC: 65 lat/min.
AC: tonos arrítmicos con chasquido valvular
AP: buena ventilación ambos campos pulmonares
Abdomen: sin alteraciones.
En la exploración neurológica pupilas isocóricas reactivas; MOE, campimetría normales, paresia facial supranuclear derecha 4+/5, resto de pares craneales normales, debilidad en mano derecha, con tendencia a la claudicación en M-B; resto de fuerzas normales, parece existir hipoestesia derecha pero no valorable por falta de cooperación. ROT ++ simétricos, plantar derecho extensor, izquierdo flexor, no signos de irritación meníngea.
PRUEBAS COMPLEMENTARIAS
Analítica: Gluc 118; Prot. Totales 5.9; HbA1c 7.2 %; Trig. 230; 14.000 leucos (9660 neut.); resto de hemograma, bioquímica, coagulación, hormonas tiroideas, proteinograma, B12 y ac. Fólico, con resultados normales.
ECG: Fibrilación auricular con frecuencia ventricular media de 77.
TAC craneal de urgencias: Se visualiza área hipodensa subcortical parietal izquierda de probable origen isquémico, sin poder descartar otras opciones. Por lo que se recomienda RM cerebral. No evidencia de lesiones hemorrágicas parenquimatosas ni extraaxiales. Sistema ventricular no dilatado. No se observan efectos de masa ni desplazamientos de línea media.
JD: Área hipodensa subcortical parietal izquierda de probable origen isquémico, sin poder descartar otras
opciones.
RM cerebral: Se aprecia lesión hiperintensa en T2 y DWI con caída de la señal en ADC frontoparietal izquierda, que asocia pequeños focos parietales corticales y subcorticales y en corteza insular, así como en centro oval del hemisferio derecho. Los hallazgos descritos son compatibles con infarto fragmentado agudo de ramas corticales de la ACM izquierda y de ramas medulares de la ACM derecha de probable origen cardioembólico. Escasas a moderadas lesiones de pequeño tamaño, hiperintensas en T2 en sustancia blanca subcortical de ambos hemisferios por isquemia crónica / hipoperfusión (Fazekas II). Las cisternas de la base, los surcos de la convexidad y el sistema ventricular son de tamaño y apariencia normal. La unión craneocervical es normal. Silla turca parcialmente vacía.
Conclusión: Ictus agudo fragmentado agudo fronto-temporo-parietal izquierdo y en centro oval derecho de probable origen cardioembólico.
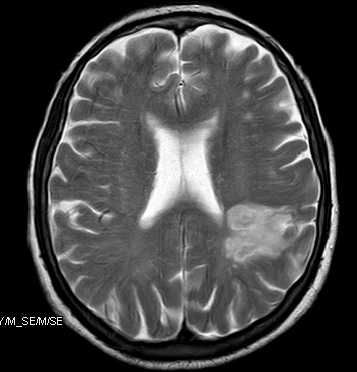
EVOLUCIÓN CLINICA: durante su estancia en planta la paciente ha permanecido afebril, hemodinámicamente estable, persistiendo una disfasia mixta, de predominio motor, en grado moderado-severo, aunque ha ido mejorando, al igual que la hemiparesia derecha Facio-braquio-crural en grado 4+/5. Es dada de alta a su domicilio, para continuar tratamiento anticoagulante y rehabilitador.
DIAGNOSTICO PRINCIPAL
ICTUS ISQUÉMICO, CARDIO-EMBÓLICO, FRONTO-TEMPORO-PARIETAL IZQUIERDO Y CENTRO OVAL DERECHO.
PROTESIS MITRAL, MECÁNICA, FIBRILACIÓN AURICULAR.
OTROS DIAGNOSTICOS
DIABETES TIPO 2
HIPERTENSIÓN ARTERIAL.
DISLIPEMIA.
HIPERURICEMIA.
RECOMENDACIONES AL ALTA:
Debe continuar toda la pauta terapéutica como se indicaba en el informe de alta del Servicio de Infecciosas. Anticoagulación según le indique en Servicio de Hematología.
Precisa continuar rehabilitación física, fundamentalmente del lenguaje. Se adjunta petición.
REVISION: Por su Médico de Atención Primaria y cardiólogo de zona.
MOTIVO DE INGRESO: mujer de 76 años que ingresa, desde Urgencias, por cuadro de diplopía e inestabilidad en la marcha
ANTECEDENTES: No AMC, HTA ni diabetes. Hipercolesterolemia sin tratamiento actual por último control normal hace un mes. Pendiente de ser vista en consulta de Nefrología por alteraciones analíticas que no sabe precisar. Refiere mareos desde hace 6 meses, en tratamiento farmacológico con Serc, coincidentes con ánimo deprimido, apatía, astenia, tristeza con llanto fácil y sobre preocupación. Claustrofobia. Fractura de tobillo izquierdo, tibia y peroné, hace más de 20 años, portando material de osteosíntesis; intervenida de fisura anal. Niega otros antecedentes interés.
Situación basal: Activa / Independiente. Rankin: 0. Tratamiento Crónico: Serc 1-1-1.
ENFERMEDAD ACTUAL: el día de su ingreso, sobre las 10:30, mientras andaba presenta en forma súbita fuerte mareo no rotatorio, no asociado a cortejo vegetativo, náuseas ni vómitos; pero si con visión doble en el plano horizontal, con figuras totalmente separadas; sin pérdida de fuerza en extremidades, alteraciones en el lenguaje ni en la deglución, pero con inestabilidad al andar, precisando ayuda para la deambulación. El cuadro ha sido distinto a los mareos crónicos que suelen darle, este ha sido más incapacitante. Comenzó a mejorar unas tres horas después quedando sin diplopía, pero con cierto “mareo”, ingresando para estudio.
***Sistema vertebrobasilar:
Los procesos isquémicos producen los llamados «síndromes cruzados», caracterizados por alteraciones de las vías largas contralaterales (hemiparesia, hemihipoestesia) y signos ipsilaterales cerebelosos o de pares craneales. Puede producir:
– Pérdida brusca de la consciencia: con o sin recuperación posterior
– Síntomas de disfunción troncoencefálica: diplopia, vértigo, ataxia (Sd Parinaud, Millard- Gubler, Wallenberg y bulbar medial).
EXPLORACION FISICA: C y O lenguaje fluido, funciones cognitivas y simbólicas normales. Buen aspecto general, TA: 177 / 81 mm Hg Ta: 35.2 Grado Co FC: 76 l.p.m.
Cuello: No soplos carotídeos.
AC: Rítmico sin soplos.
AP: MVC en ambos campos, no ruidos patológicos agregados.
ABD: Blando, depresible, no doloroso a la palpación.
MMII: No edemas, signos de insuficiencia venosa crónica.
Exploración neurológica pupilas isocóricas reactivas; MOE, campimetría, resto de pares craneales, fuerzas, tono y cerebelo sin alteraciones; marcha temerosa, sin ampliación de la base de sustentación, con cierta cojera residual a la fractura de tobillo izquierdo; ROT ++ simétricos, plantares flexores, no signos de irritación meníngea.
PRUEBAS COMPLEMENTARIAS
Analítica: Glucosa:95 , urea:36, Cratinina:1.14 hemograma, bioquímica, coagulación, orina, hormonas tiroideas, proteinograma, inmunoelectroforesis, marcadores tumorales, serología de lues, B12 y ac. Fólico, con resultados normales o negativos.
ECG: ritmo sinusal a 67 lpm eje QRS a + 60º.
Rx de tórax: sin alteraciones.
TAC craneal de urgencias: sin alteraciones patológicas.
Angio-TC de TSA: TC craneal sin hallazgos patológicos agudos relevantes.
AngioTC de TSAo y polígono de Willis con ateromatosis bicarotídea, sin estenosis significativa. Oclusión de top de la basilar, distal a arterias cerebelosas superiores, con repermeabilización de ambas ACPs por AComPs.
Conclusión: Oclusión de top basilar distal a arterias cerebelosas superiores, con repermeabilización de ambas ACPs por AComPs.
Irrigación troncoencefálica: las arterias vertebrales se originan de las subclavias, confluyen a nivel de la unión bulbo-protuberencial para formar la arteria basilar. Previamente la arteria vertebral da lugar a dos arterias mediales que confluyen para dar lugar a la arteria espinal anterior. Lateralmente a la arteria vertebral se origina la cerebelosa posteroinferior (PICA), que irriga la parte posterolateral del bulbo e inferior del cerebelo. La arteria basilar se dirige hacia arriba y delante, en la zona medial anterior de la protuberancia, da lugar a pequeñas ramas mediales perforantes, circunferenciales cortas y a las arterias cerebelosas anteroinferior y anterosuperior. Termina en la unión prontomesencefálica, bifucándose en las arterias cerebrales posteriores.
RM cerebral: No se realizó por claustrofobia y material de osteosíntesis de composición desconocida.
EVOLUCIÓN CLINICA: durante su estancia en planta el paciente no ha vuelto a presentar diplopía ni ningún otro síntoma o signo de disfunción neurológica. Se ha continuado quejando de “sensación de mareo”, de características inespecíficas y en el contexto de un ánimo deprimido con llanto fácil, para el cual se ha iniciado tratamiento con un ISRS.
DIAGNOSTICO PRINCIPAL
CUADRO COMPATIBLE CON ACCIDENTE ISQUEMICO TRANSITORIO DEL TERRITORIO VERTEBROBASILAR.
**AIT: déficit neurológico con una duración menor de 24horas. En general, la duraación es menor de una hora; si es mayor la TC suele mostrar lesiones isquémicas.
OTROS DIAGNOSTICOS
TRASTORNO ADAPTATIVO CON SINTOMATOLOGÍA ANSIOSO- DEPRESIVA Y SOMATIZACIONES
RECOMENDACIONES AL ALTA:
Dieta hiposódica pobre en grasas.
Sertralina 50 mg 1⁄2 comp. Por la mañana durante 10 días, después aumentar a un comprimido entero.
Tromalyt 300 mg una cps tras la comida de mediodía.
Atorvastatina 40 mg un comp en la noche.
Omeprazol 20 mg una caps en desayuno
REVISION: por su médico de atención primaria