MOTIVO DE INGRESO:
Paciente de 37 Años que ingresó por dolor torácico∙
TIPO DE INGRESO:
URGENTE
ANTECEDENTES PERSONALES:
No reacciones adversas a fármacos
No alergias al contraste iodado
Factores de riesgo cardiovascular: Antecedentes familiares de enfermedad cardiovascular precoz: IAM en hermana a los 32 años.
Obesidad
Cardiopatía previa: Al parecer, estudiada por dolor torácico con ergometría negativa hace unos 10 años.
Según parece ya presentaba alteraciones ECG, aunque no poseo ECGs ni informes previos.
Otras patologías: ITU. Otitis serosa.
Cirugía previa: Cesárea.
Situación Basal: Activa e independiente, sin limitación.
HISTORIA ACTUAL:
Ayer por la noche, sobre las 00:00h, estando en reposo, tras levantarse para hablar por teléfono, presentó opresión torácica en hemitórax izquierdo, no irradiada aunque sí acompañada de sudoración, discreta disnea, mareo y palpitaciones no excesivamente rápidas, que duró unos 20 minutos, manteniendo posteriormente ligera molestia. No se modificaba con los movimientos ni con la respiración (cedió tras el decúbito). Ante la persistencia de esta molestia, acude a urgencias. La semana pasada tomó Espidifen por molestias faringeas, sin fiebre.
EXPLORACIÓN FÍSICA:
TA: 132/79 FC: 70 lpm Tª: 36.5º Sat O2%: 100
Auscultación cardiaca normal
Auscultación pulmonar: Murmullo vesicular normal sin estertores
Abdomen: blando y depresible no doloroso a la palpación sin masas ni megalias
MMII: No edemas en miembros inferiores; Pulsos Normales
EXPLORACIONES COMPLEMENTARIAS EN URGENCIAS
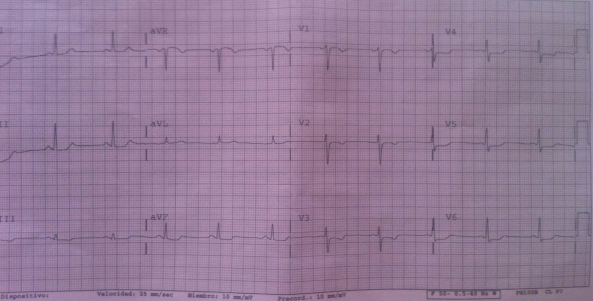
ECG: Ritmo sinusal a 70 lpm, PR 120ms. QRS estrecho con eje a 40º. Descenso horizontal del ST de V3- 6 , máximo 1mm en V3, con T- hasta V4 y en III.
Analítica urgente: Glucosa: 96 mg/dL; Urea: 19 mg/dL; Creatinina: 0.62 mg/dL; Sodio: 142 mEq/L; K+: 3.6
mEq/L; Hemoglobina: 12.7 g/dL; Hematocrito: 39.4 %; VCM: 87.4 /uL; Plaquetas: 189000 /uL; Leucocitos:
5530 U/L; INR: 0.91; T4L: 0.98 ng/dl; TSH: 3.19 uUI/ml; CrCl (MDRD4): 115.07 mL/mi/1,73m2;
Enzimas cardiacas seriadas: CK 1: 65.0; CKMB 1: 1.38; Troponina T 1: 3.0 pg/ml; CKMB 2: 1.27; Troponina T 2: 3.0 pg/ml; CKMB 3: 0.78; Troponina T 3: 3.0 pg/ml;
RX Tórax: No se aprecian condensaciones ni pinzamiento de los senos costofrénicos.
Ecocardiografía: Ecocardiograma no reglado. Únicamente destaca IAo ligera, contractilidad visual normal.
EXPLORACIONES COMPLEMENTARIAS EN PLANTA
Analítica: Glucosa: 94 mg/dL; Urea: 23 mg/dL; Creatinina: 0.6 mg/dL; Colesterol Total: 153 mg/dL;
Triglicéridos: 79 mg/dL; Colesterol HDL: 52 mg/dL; Colesterol LDL: 85 mg/dL; Sodio: 141 mEq/L; Potasio:
4.2 mEq/L; Hemoglobina: 13.5 g/dL; Hematocrito: 40.9 %; VCM: 85.9 /uL; Plaquetas: 199000 /uL;
Leucocitos: 4050 U/L; INR: 0.96; PCR: 0.54 mg/dL; NT-proBNP: 34.0; Enzimas hepáticas: GOT 15, GPT
14, LDH 143, GGT 21, FA 78
Ecocardiografía (20/10/2014): Función sistólica biventricular conservada. IAo II/IV Ventrículo izquierdo de dimensiones normales. La pared del ventrículo izquierdo muestra un grosor normal. La fracción de eyección del ventrículo izquierdo es normal. El patrón del flujo transmitral Doppler es normal para la edad. Sin alteraciones de la contractilidad segmentaria. Movimiento anormal del septo interventricular. El ventrículo derecho es normal respecto al tamaño y función. El tamaño de la aurícula izquierda es normal. El tamaño de la aurícula derecha es normal. Se detecta una insuficiencia mitral mínima. No señal de IT que permita estimar la PSAP. Válvula aórtica trivalva. Ausencia de estenosis aórtica hemodinámicamente significativa. Regurgitación aórtica con jet de origen central y grado moderado (VC de 5mm, THP 420ms). no se visualiza bien la válvula pulmonar. La raíz aórtica es de tamaño normal. Aorta torácica de tamaño normal. Sin hallazgos Doppler ni imágenes de coartación aórtica. Sin congestión venosa sistémica. No existe derrame pericárdico.
Ecocardiograma de esfuerzo (22/10/2014): El paciente realizó 7.2 minutos de ejercicio durante la prueba se alcanzó un 101.0 %FC de la máxima teórica y un doble producto de 25760 (FC Basal: 122 lpm, TAS Basal: 110 mmHg, TAD Basal: 60 mmHg, FC Max: 184 lpm, TAS Max: 140 mmHg, TAD Max: 70 mmHg).
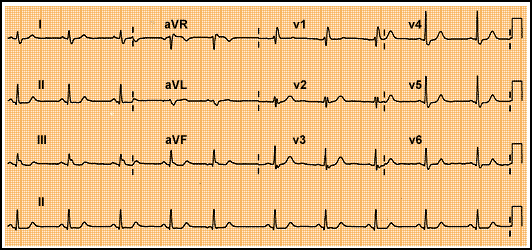
Conclusiones: Realiza 7:20min del protocolo de esfuerzo de BRUCE. Se detiene por alcanzar el 100% de la FC máxima esperada y TA máxima de 140/70mmHg. No dolor torácico ni disnea. No arritmias. ECG no valorable por trastorno difuso de la repolarización. Estudio ecocardiográfico limitado por regular ventana acústica a nivel apical sin evidencia de amplias alteraciones de la contractilidad segmentaria tanto basalmente como durante la realización de la prueba. Postesfuerzo normal.
Conclusión: Ecocardiograma de esfuerzo sin evidencia de isquemia inducible en la actualidad desde el punto de vista clínico y ecocardiográfico. ECG no valorable
EVOLUCIÓN Y COMENTARIOS
Durante su estancia en la planta de Cardiología, la paciente ha permanecido hemodinámicamente estable sin presentar nuevos episodios de dolor torácico. Se realiza seriación enzimática y ECG que no presentan cambios dinámicos. Se realiza ecocardiografía donde se aprecia Insuficiencia aórtica moderada. Dado las alteraciones electrocardiográficas existentes se decide realización de test de isquemia. Se realiza ecocardiografía de estrés siendo el test concluyente clínica y eléctricamente negativo. Dado la ausencia de alteraciones en los exámenes complementarios realizados, se puede considerar como ECG falso positivo y se decide alta hospitalario para control ambulatorio.
DIAGNÓSTICO PRINCIPAL
DOLOR TORÁCICO CON TEST DE ISQUEMIA CONCLUEYENTE NEGATIVO.
INSUFICIENCIA AÓRTICA MODERADA (II/IV) CON FUNCIÓN BIVENTRICULAR NORMAL
TRATAMIENTO
TRATAMIENTO AL ALTA
No precisa en el momento actual
REVISIONES:
Control por su médico de atención primaria∙
OTRAS RECOMENDACIONES:
Ninguna
MOTIVO DE ALTA: Domicilio